 我要收藏
公共资源调用站点
文章分享
我要收藏
公共资源调用站点
文章分享
为提高医务人员的筛查与干预能力,规范脊柱弯曲异常的筛查及管理流程,强化学校卫生工作技术力量,切实降低我区脊柱弯曲异常的发病率,进一步推进儿童青少年脊柱弯曲异常管理工作,特针对医疗机构的特点,参考国内外指南、专家共识及广西经验制定本指南。
一、技术指导
由广西儿童青少年脊柱弯曲异常防治技术指导中心的自治区江滨医院牵头,自治区妇幼保健院协助,共同负责全区儿童青少年脊柱弯曲异常防控工作的推进。
二、基本概念
(一)定义
1.脊柱弯曲异常(Spinal Curvature Abnormality):脊柱弯曲形态超出了正常生理弯曲范围,主要包含脊柱侧弯和脊柱前后弯曲异常。
2.脊柱侧弯(Scoliosis):指脊柱在冠状面上一个或多个节段椎体偏离身体中线向侧方形成弯曲,多伴有椎体的旋转和矢状面上后凸或前凸增加或减少、肋骨和骨盆的旋转倾斜畸形以及椎旁的韧带肌肉异常,是一种脊柱的三维结构畸形。国际脊柱侧凸研究学会对其量化,采用Cobb法评估标准站立拍摄的全脊柱正位“X”光片,通常将Cobb角≥10°定义为脊柱侧弯。
3.脊柱前后弯曲异常(Sagittal spinal abnormality):从侧面观,脊柱存在颈曲、胸曲、腰曲和骶曲四个生理性弯曲,并处于整体平衡状态,其中颈曲和腰曲向前,胸曲和骶曲向后。当脊柱矢状面局部弯曲和整体形态超过生理范围,即可视为脊柱前后弯曲异常。
4.姿态不良(Incorrect Posture):正确的身体姿态是指身体在直立或坐姿状态下可以长期保持稳定状态,且能维持各组织器官的正常功能,各关节、韧带、肌肉处于适当紧张程度的一种正常身体状态。偏离正确身体姿态的状态均为姿态不良。姿态不良通常表现为Cobb角<10°的脊柱侧向弯曲、颈椎前倾、圆肩、含背、哈腰、骨盆前倾、骨盆后倾等。
(二)分类
1.脊柱侧弯:主要分为非结构性脊柱侧弯和结构性脊柱侧弯。
(1)非结构性脊柱侧弯
非结构性脊柱侧弯是指某些原因引起的暂时性侧弯,一旦原因去除,即可恢复正常。一般该人群在平卧时侧弯常可自行消失,拍摄“X”光片,脊柱骨性结构均为正常。如姿势性脊柱侧弯、疼痛性脊柱侧弯等。
(2)结构性脊柱侧弯
结构性脊柱侧弯常为真正的脊柱侧弯。按病因学分类,通常分为特发性脊柱侧弯和其他类型脊柱侧弯。
①特发性脊柱侧弯。特发性脊柱侧弯发病原因不明,为儿童青少年脊柱侧弯中最常见的类型,占比约75~80%,以青春期女性为主。特发性脊柱侧弯依据年龄分为:婴儿型:0—3岁;少儿型:4—9岁;青少年型:10—18岁。其中青少年型特发性脊柱侧弯最为常见,占特发性脊柱侧弯约70~90%。
②其他类型脊柱侧弯。先天性脊柱侧弯、神经肌肉型脊柱侧弯和综合征型脊柱侧弯等。
2.脊柱前后弯曲异常
(1)非结构性脊柱前后弯曲异常
通常为可逆性的,通过姿势调整即可恢复至生理性范围,如姿势性驼背和姿势性腰椎前凸过大。
(2)结构性脊柱前后弯曲异常
结构性脊柱前后弯曲异常的畸形程度相对严重、僵硬,通过姿势矫正很难恢复到正常范围,如休门氏病、创伤性或结核性脊柱后凸畸形。
(三)分期及临床表现
1.按弯曲程度分期(严重程度)
(1)轻度(早期)Cobb角<25°,通常无明显不适,外观上可能轻微不对称(如双肩不等高、一侧肩胛骨突出)。
(2)中度(进展期)Cobb角25°—45°,体态不对称较明显,可能伴有轻微背部疲劳或疼痛。
(3)重度(晚期)Cobb角>45°,体态畸形非常明显,可能出现驼背、剃刀背(肋骨隆起)。
2.按年龄和生长发育状态分期
(1)婴幼儿期(0—3岁),较为罕见,需要密切监测,部分可自行消退。
(2)少儿期(4—9岁),进展风险较高,需要积极干预。
(3)青少年期(10岁—骨骼成熟),最常见,占80%以上。由于处于生长发育高峰,侧弯进展风险最高,是治疗和监控的重点时期。
(4)成人期(骨骼成熟后),指青少年时期遗留的侧弯在成年后继续加重(通常>50°的胸弯或>40°的腰弯有进展风险)。
(四)诊断要点
脊柱侧弯以特发性脊柱侧弯为主,约占80%。青少年特发性脊柱侧弯(AIS)诊断的金标准是在脊柱全长正位X线片冠状面上发现脊柱有超过10°以上的弯曲。AIS的诊断需首先排除任何非特发性病因,并评估侧凸是否会进展及可能出现的长期并发症。
1.病史采集应包括患者的年龄、出生史、家族史、生理成熟度(如初潮情况)、侧弯发展史及是否伴随疼痛等。除常规的神经系统检查、体格检查外,还应结合整体姿态,以评估脊柱弯曲类型、双肩高度、腰部不对称性和骨盆倾斜度、双下肢是否等长等。
2.若发现脊柱中轴皮肤异常、脊柱裂、脑膜脊髓膨出或牛奶咖啡斑(提示神经纤维瘤病可能),足畸形可能提示潜在的神经轴异常,而腹部反射不对称等应考虑非特发性脊柱侧弯的可能性。
3.对于AIS,需要进行详细的影像学检查,包括全脊柱X线片、双下肢X线片、全脊柱三维CT和全脊柱MRI等。
4.骨骼成熟度是评估AIS患者脊柱侧弯进展的一个关键因素,直接影响治疗决策、治疗效果及预后评估。
三、脊柱弯曲异常筛查技术要点
(一)筛查前准备
1.筛查原则
以筛检出脊柱弯曲异常为原则,尤其以脊柱侧弯为主。
2.筛查机构和人员
筛查机构包括疾病预防控制中心、医院、社区卫生服务中心、乡镇卫生院、妇幼保健院和中小学卫生保健机构等,并具备符合要求的筛查人员。筛查人员应为经过严格培训并经考核合格的专业技术人员。
3.筛查场所
选择学校作为脊柱弯曲异常的筛查地点,筛查场所应明亮、干净、整洁,并保持安静。设有等候区以及检查区。检查区男女生分开,配备诊察床。窗户应配置窗帘,室内视频监控为关闭状态。
4.筛查仪器设备
躯干旋转测量仪。
5.筛查注意事项
开展筛查工作前,由学校向学生和家长进行宣传,充分告知脊柱弯曲异常筛查的必要性,发放并回收知情同意书和个人信息表。筛查过程中,筛查人员需加强对学生、家长以及在校教师的宣传教育,提高其对脊柱弯曲异常的警惕性,使其充分认识到筛查的必要性。
(二)筛查要点和流程
1.脊柱侧弯检查
(1)一般检查
男受检者上身裸露,女受检者上身穿内衣或紧身T恤,脱鞋,取自然站立姿势,双足与肩等宽或合足,双目平视,手臂自然下垂,掌心向内。从背面观察受检者:
①双肩是否等高,头部是否居中,双下肢是否等长;
②左右肩胛骨在脊柱两侧是否对称,肩胛下角是否等高;
③两侧腰凹是否对称;
④两侧髂前上棘是否等高(即骨盆是否水平);
⑤棘突连线是否倾斜或偏离正中线。
(2)前屈试验(Adam’s试验)
在光线明亮处,暴露脊背的受检者背向检查者,检查者嘱其直膝、合足、立正,双臂伸直合掌,低头后缓慢向前弯腰至90°左右,双手合掌逐渐置于双膝间(以免受检者躯干和肩假性偏移)。检查者眼睛应与受检者背部在同一高度,目光平行随受检者弯曲由头至尾,从胸椎至腰椎,观察脊柱两侧是否高低不平。如果前屈试验下出现背部任何部位的不等高则视为前屈试验阳性,往往提示有椎体旋转,应高度怀疑存在脊柱侧弯。前屈试验示意图如图1所示。此外,在脊柱侧弯一般检查时出现双下肢不等长的受检者应采用坐位进行前屈试验。
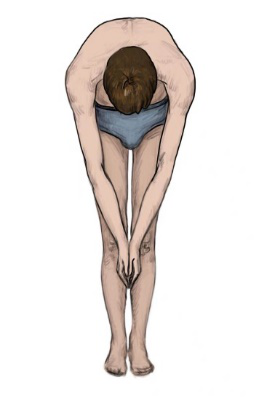
图1 前屈试验示意图
(3)躯干旋转测量仪检查
以利用躯干旋转测量仪检查为例,见图2。受检者继续保持图1前屈试验姿势,以躯干旋转测量仪分别测量受检者脊柱各段(胸段、胸腰段、腰段),记录最大偏斜角(ATR)及部位,如背部不对称最严重处超过5°时,则高度疑似脊柱侧弯。在筛查中,ATR≥5°提示可能存在Cobb角≥10°的脊柱侧弯。
检查时应注意:①观察时视线与患处在同一水平上;②使用测量仪时,双手握持工具,双手不可用力往下摁压;③测量时,测量仪中线对准棘突,与地面垂直,测量仪的“0”刻度在棘突上方。
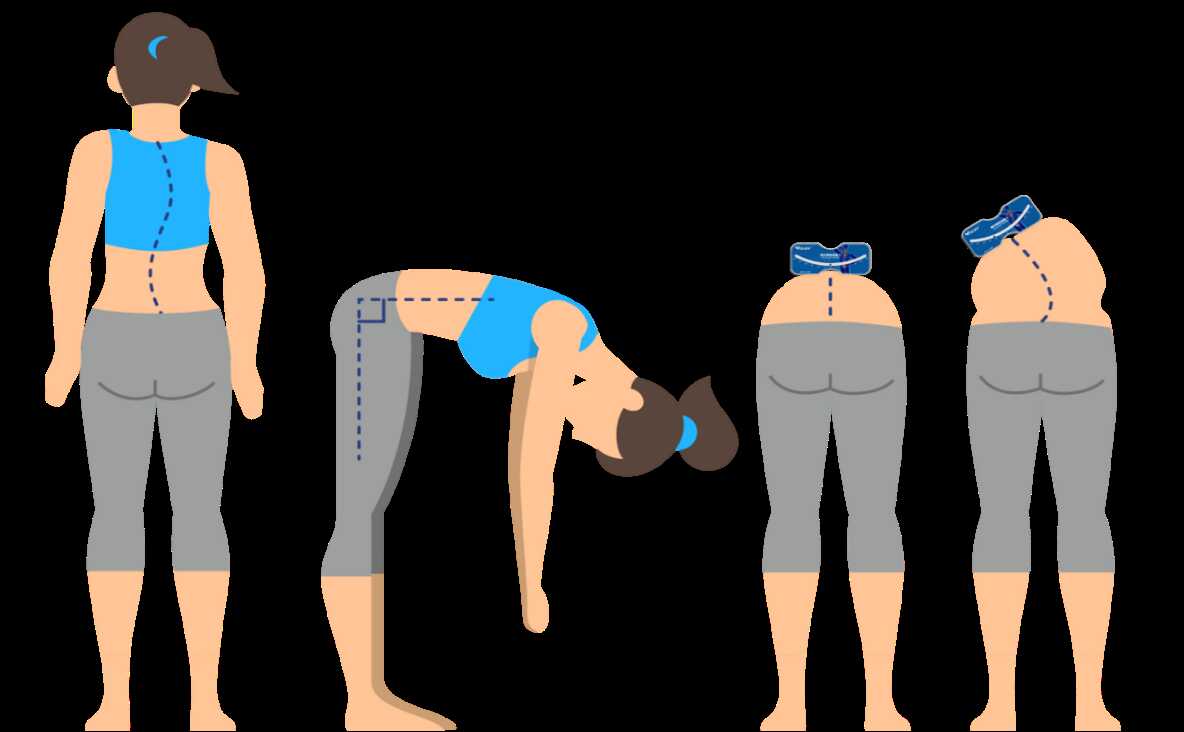
图2 躯干旋转测量仪检查示意图
(4)脊柱运动试验
一般检查异常或前屈试验阳性或ATR≥5°者,均需进行脊柱运动试验,使之缓慢地做脊柱前屈、背伸、左侧弯、右侧弯和左右扭转运动各两次,然后取自然站立姿势。检查者再次对受检者进行躯干旋转测量仪检查。
(5)脊柱侧弯筛查结果判定
脊柱侧弯的结果评定见表1。
表1 脊柱侧弯筛查结果判定
|
脊柱侧弯类型判定 |
筛查结果 | |
|
无侧弯 |
一般检查和前屈试验均无异常且ATR<5°者,为无侧弯。 | |
|
姿态不良 |
一般检查异常或前屈试验阳性或ATR≥5°者,但脊柱运动试验后进行躯干旋转测量仪检查,ATR<5°。 | |
|
脊柱 侧弯 |
侧弯Ⅰ度 |
一般检查异常或前屈试验阳性或ATR≥5°者,脊柱运动试验后进行躯干旋转测量仪检查,且5°≤ATR<7°。 |
|
侧弯Ⅱ度 |
一般检查异常或前屈试验阳性或ATR≥5°者,脊柱运动试验后进行躯干旋转测量仪检查,且7°≤ATR<10°。 | |
|
侧弯Ⅲ度 |
一般检查异常或前屈试验阳性或ATR≥5°者,脊柱运动试验后进行躯干旋转测量仪检查,且ATR≥10°。 | |
2.脊柱前后弯曲异常检查
(1)一般检查
受检者上身裸露,取自然站立姿势,侧向检查者。正常时,外耳道、肩峰、大转子在同一垂直线上。若外耳道在肩峰、大转子垂直面之后,脊柱过度前凸性弯曲,以腰段脊柱多发,脊柱的腰曲增大,表现为站立时腹部明显前凸、腰后部前凸增加、臀部明显后凸,则为脊柱前凸体征,可能为脊柱前凸异常。
若外耳道在肩峰、大转子垂直面之前,脊柱的胸曲增大,表现为前胸部塌陷、头颈部前移、腹部向后凹陷,则为脊柱后凸体征,可能为脊柱后凸异常。
(2)俯卧试验
一般用于检查怀疑为脊柱前后弯曲异常者,使其在诊察床上平直俯卧,放松,观察脊柱后凸或前凸是否完全消失,如果后凸或前凸体征仍明显存在者,则应考虑有脊柱后凸或前凸的可能,俯卧试验为阳性。
3.脊柱前后弯曲异常结果评定
脊柱前后弯曲异常的结果评定见表2。
表2 脊柱前后弯曲异常检查判定
|
脊柱前后弯曲类型判定 |
筛查结果 | |
|
无脊柱前后弯曲异常 |
脊柱侧面的一般检查无异常体征。 | |
|
姿态不良 |
脊柱侧面的一般检查有异常体征,但俯卧试验阴性者。 | |
|
脊柱前后弯曲异常 |
脊柱前凸异常 |
脊柱侧面检查有脊柱前凸体征,且俯卧试验为阳性者。 |
|
脊柱后凸异常 |
脊柱侧面检查有脊柱后凸体征,且俯卧试验为阳性者。 | |
(三)结果记录
筛查人员应及时将筛查结果记录于《脊柱弯曲异常筛查结果记录表》(表3),并存档于学生健康档案中。
表3 脊柱弯曲异常筛查结果记录表
|
个人基本情况 | |
|
姓名 性别 身份证号/学籍卡号 年级 班级 学校所在地 省(自治区) 区(县、市)学校 出生日期 年 月 日 检查时间 年 月 日 | |
|
脊柱弯曲异常筛查结果记录 | |
|
一、脊柱侧弯筛查 | |
|
(1) 一般检查 ①正常 ②双肩不等高 ③双侧肩胛骨下角不等高 | |
|
(2)前屈 |
胸 段 ①无侧弯 ②左低右高 ③右低左高躯干旋转角度(ATR) ° |
|
腰胸段 ①无侧弯 ②左低右高 ③右低左高躯干旋转角度(ATR) ° | |
|
腰 段 ①无侧弯 ②左低右高 ③右低左高躯干旋转角度(ATR) ° | |
|
(3)是否进行脊柱运动试验 ①是 ②否 (①选项后进行躯干旋转测量仪检查) 躯干旋转测量仪检查: ①胸段ATR ° ②腰胸段ATR ° | |
|
二、脊柱前后弯曲异常筛查 | |
|
(4) 一般检查 ①正常 ②前凸体征 ③后凸体征 (②和③选项后进行俯卧试验) | |
|
(5) 俯卧试验 ①前后凸体征消失 ②前凸体征 ③后凸体征 | |
|
三、疾病史 | |
|
(6) 病 史 ①无 ②脊柱弯曲异常家族史 ③脊柱外伤病史 | |
|
其他特殊情况: 筛查结果:①正常 ②姿态不良 ③脊柱侧弯( 级) ④脊柱前凸异常 建议: 填表人/筛查人签名: | |
(四)脊柱弯曲异常筛查流程图
图3 脊柱弯曲异常筛查流程图
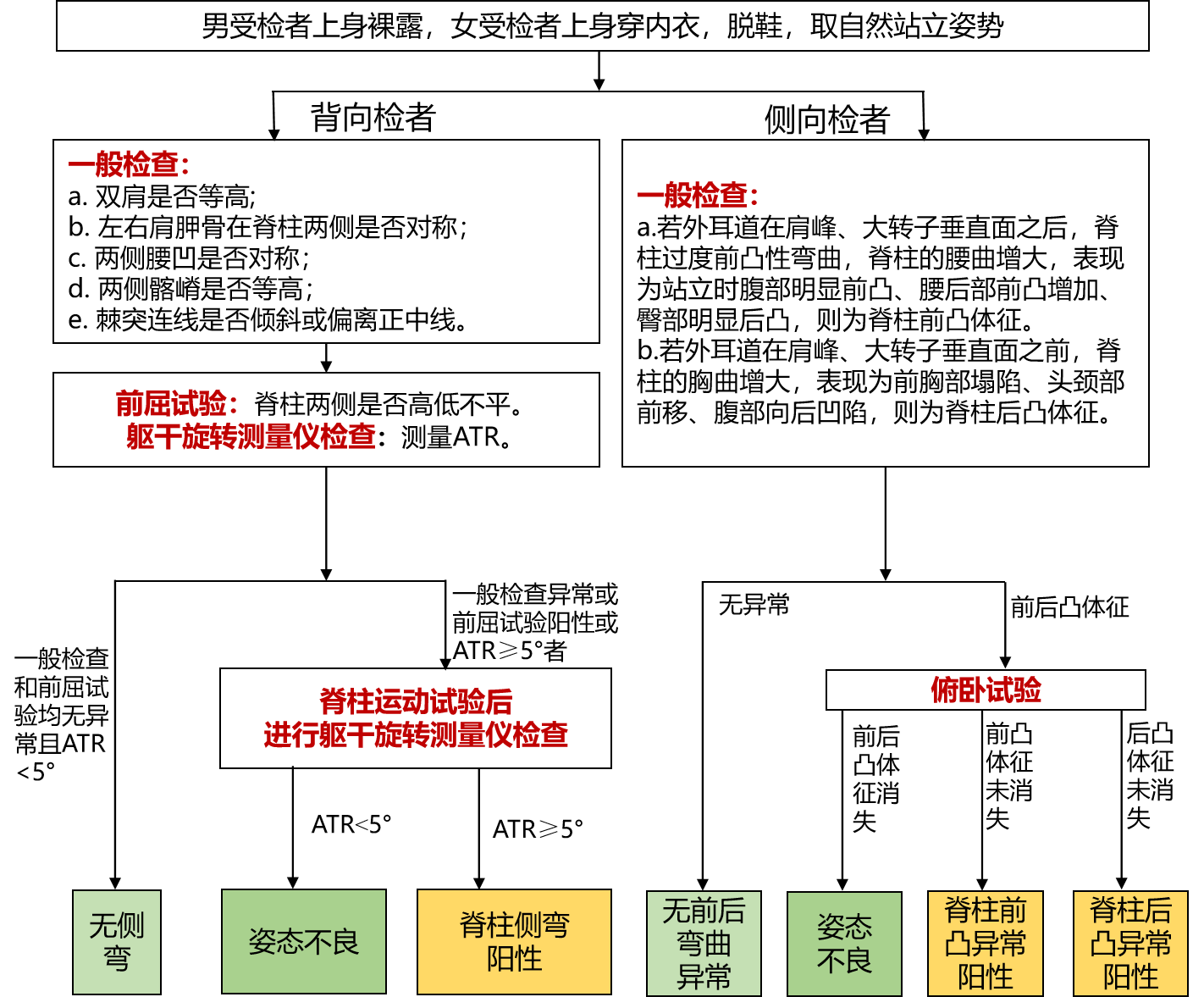
(五)筛查结果的运用
筛查机构应及时整理、保存相关资料,确保学生信息安全,并将脊柱弯曲异常筛查结果纳入学生健康档案;及时将检查结果反馈给受检学生及家长和学校,并提出建议。筛查结果不具有诊断意义,应到具备有效执业许可证的医疗机构进一步检查以确诊。
1.评定结果为“正常”的受检者,无需转诊,不需要进行干预,继续保持健康行为,针对不良行为进行改善,定期随访,参加年度筛查监测;
2.评定结果为“姿态不良”者,无需转诊,需改变不良行为,增加体育锻炼,定期复筛;
3.评定为“脊柱侧弯”或“脊柱前凸异常”或“脊柱后凸异常”者,筛查机构和学校应将其筛查异常结果告知家长,派发脊柱弯曲异常的科普手册,并建议至正规医院专科门诊就诊。
四、干预技术
(一)一级干预
1.普遍预防与早期筛查
(1)科普宣传:向家长、学校老师、儿童普及脊柱健康知识,认识不良姿势的危害。
(2)养成良好习惯:强调正确的坐、立、行姿势,坐姿背部挺直,双脚平放,避免翘二郎腿,保证课桌椅高度合适,写作业保持眼睛离书本约30cm,胸口离桌子一拳距离;使用电子产品时避免长时间低头,建议平视屏幕;避免长期单手提重物、长时间单肩背负过重书包,使用双肩包,重量不超过体重的10%;避免久坐,每30分钟起身活动,做伸展运动。
(3)营养与阳光:保证充足的钙和维生素D摄入,促进骨骼健康发育,适当进行户外活动,如游泳、打篮球(促进全身协调)、瑜伽、普拉提(增强核心肌群)、单杠悬吊(帮助脊柱自然拉伸)。
2.学校筛查与家庭自查
(1)学校筛查项目:在中小学校定期开展脊柱侧弯筛查,主要采用Adams前屈试验。
(2)家庭自查方法:
①观察:让孩子自然站立,观察其双肩是否等高、肩胛骨是否对称、腰线是否水平、骨盆是否倾斜。
②前屈测试:让孩子向前弯腰90度,家长从后方水平观察其背部,看是否有一侧高于另一侧(“剃刀背”)。
(二)二级干预
采用非手术治疗与矫正治疗。目标:控制侧弯进展,争取部分矫正,避免其发展至需要手术的程度。
1.对于Cobb角<20°—25°的轻度侧弯患儿,特别是进展风险较低者,开展运动治疗:
(1)2次/周,40min/次,为期12个月的SEAS疗法训练;
(2)3次/周,50min/次~70min/次,为期12周的站立位肌肉圆柱训练、悬吊训练、弱侧拉伸、坐姿矫正、站姿矫正、门柄训练、侧支撑训练;
(3)5次/周,30min/次,为期12个月的三维平面上主动自我矫正训练,包括整体稳定性训练、肌肉圆柱训练等。
2.对于Cobb角在25°—40°的侧弯患儿,建议支具佩戴联合运动治疗。
(1)支具佩戴适应症:年龄≥10岁,Cobb角25°—40°,Risser征0级—2级,未接受过脊柱侧凸矫正治疗,女性在月经初潮之前或月经初潮后1年内,通常要求每天佩戴18~22小时,直至骨骼发育成熟;在初次佩戴支具后,进行全脊柱正侧位X线检查以确定初始支具内矫正效果。一般情况下,建议佩戴支具矫正的AIS患者每6~12个月进行一次全脊柱正侧位X线复查,复查拍片时不带支具;对于生长高峰期的AIS,建议每4~6个月进行一次复查,随着孩子成长,需要调整或更换支具。
(2)支具配合运动康复:2~3次/周,60min/次,为期6个月~12个月的支具联合特定运动训练步行练习、日常生活活动纠正,以减缓侧弯随时间的加重;
(3)伴有足部畸形或下肢生物力学异常的AIS,必要时可考虑矫形鞋垫辅助治疗。
(三)三级干预
采用手术治疗。目标:矫正畸形、稳定脊柱、平衡躯干、阻止进展,并解决由此引起的严重症状。
手术指征:1.Cobb角>50°;2.Cobb角>40°,且每年进展≥5°,3.Cobb角在40°—50°,且患者发育未成熟;4.支具治疗不能控制,侧弯快速进展者;5.腰背疼痛明显或者有神经压迫症状者;6.非手术治疗无效,侧弯在半年内快速进展>5°。
扫一扫在手机打开当前页
解读